書庫 簡介 目錄 A-AA+ 書簽 查字
第二十四节 鼓胀(酒精性肝硬化腹水)
2019-10-26 22:50
中医诊疗方案
2018年版
一、诊断
〔一〕疾病诊断
1.中医诊断标准
参照全国高等中医药院校教材【中医内科学】〔张伯礼主编,中国中医药出版社2017年出版〕[1],【肝硬化腹水中医诊疗专家共识意见(2017)年】[2]拟定。
以腹部胀大如鼓、皮色苍黄、腹壁脉络暴露为主症。
初期腹部作胀,食后尤甚,叩之如鼓。继之腹部胀大如鼓,重者腹壁青筋显露,脐孔突出。常伴有乏力、纳差、尿少及齿衄、鼻衄、皮肤紫斑等出血表现,可见皮肤、巩膜黄染、手掌殷红、面颈胸部红丝赤缕等。
腹部超声检查可见腹水。
2.西医诊断标准
参考【酒精性肝病诊疗指南(2010年修订版)】[3]、【肝硬化腹水及相关并发症的诊疗指南】[4]拟定。
〔1〕临床诊断
①有长期饮酒史,一般超过5年,折合乙醇量男性≥40g/d,女性≥20 g/d,或2周内有大量饮酒史,折合乙醇量>80g/d;
②肝硬化患者近期出现乏力、食欲减退等或原有症状加重,或新近出现腹胀、双下肢水肿、少尿等表现。查体见腹壁静脉曲张及腹部膨隆等,移动性浊音阳性提示患者腹腔内液体>1000ml,若阴性则不能排除腹水;
③肝硬化影像学诊断:超声可以确定有无腹水及腹水量,初步判断来源、位置〔肠间隙、下腹部等〕以及作为穿刺定位。其次包括腹部CT和MRI检查;
〔2〕腹水的分级标准
临床上根据腹水的量可分为1级〔少量〕、2级〔中量〕、3级〔大量〕。
1级或少量腹水:只有通过超声检查才能发现的腹水,患者一般无腹胀的表现,查体移动性浊音阴性;超声下腹水位于各个间隙,深度<3cm;
2级或中量腹水:患者常有中度腹胀和对称性腹部隆起,查体移 动性浊音阴/阳性;超声下腹水淹没肠管,但尚未跨过中腹,深度3~10cm;
3级或大量腹水:患者腹胀明显,查体移动性浊音阳性,可有腹部膨隆甚至脐疝形成;超声下腹水占据全腹腔,中腹部被腹水填满,深度>10cm。
〔3〕腹水的分型标准:根据腹水量、对利尿药物治疗应答反应、肾功能及伴 随全身疾病的情况,临床上大致可将腹水分为普通型肝硬化腹水和顽固〔难治〕型肝硬化腹水。
肝硬化顽固型腹水的推荐诊断标准:①限盐〔4~6g/d〕及强化利尿药物〔螺内酯400mg/d 、呋塞米160mg/d〕治疗至少1周或治疗性放腹水〔每次 >5000ml〕,腹水无治疗应答反应〔4d内体质量平均下降 <0.8kg/d,尿钠排泄少于50mEq/d;或已经控制的腹水4周内复发,腹水增加至少1级〕;②出现难控制的利尿药物相关并发症或不良反应:如急慢性肾损伤、难控制的电解质紊乱、男性乳房肿大胀痛等。
〔二〕证候诊断
参照【中医内科学】拟定[1]。
1.气滞湿阻证:腹胀按之不坚,胁下胀满或疼痛,饮食减少,食后胀甚,得嗳气、矢气稍减,小便短少,舌苔薄白腻,脉弦。
2.水湿困脾证:腹大胀满,按之如囊裹水,甚则颜面微浮,下肢浮肿,脘腹痞胀,得热则舒,精神困倦,怯寒懒动,小便少,大便溏,舌苔白腻,脉缓。
3.水热蕴结证:腹大坚满,脘腹胀急,烦热口苦,渴不欲饮,或有面目皮肤发黄,小便赤涩,大便秘结或溏垢,舌边尖红,苔黄腻或兼灰黑,脉象弦数。
4.瘀结水留证:脘腹坚满,青筋显露,胁痛如针刺,面色晦暗黧黑,或见赤丝血缕,面颈胸臂出现血痣或蟹爪纹,口干不欲饮水,或见大便色黑,舌质紫黯,或有紫斑,脉细涩。
5.阳虚水盛证:腹大胀满,形似蛙腹,朝宽暮急,面色苍黄,或呈晄白,脘闷纳呆,神倦怯寒,肢冷浮肿,小便短少不利,舌体胖、质紫、苔淡白,脉沉细无力。
6.阴虚水停证:腹大胀满,或见青筋暴露,面色晦滞,唇紫,口干而燥,心烦失眠,时或鼻衄,牙龈出血,小便短少,舌质红绛少津、苔少或光剥,脉弦细数。
二、治疗方法
〔一〕辨证论治
1.气滞湿阻证
治法:疏肝理气,运脾利湿。
〔1〕推荐方药:柴胡疏肝散合胃苓汤加减。常用药:柴胡、香附、郁金、青皮、川芎、白芍、苍术、厚朴、陈皮、茯苓、猪苓。或具有同类功效的中成药。
〔2〕饮食疗法:饮食宜清淡,宜食易消化利湿类的食品,如冬瓜、薏米粥等。
2.水湿困脾证
治法:温中健脾,行气利水。
〔1〕推荐方药:实脾饮加减。白术、苍术、附子、干姜、厚朴、木香、草果、陈皮、连皮、茯苓、泽泻。或具有同类功效的中成药。
〔2〕饮食疗法:饮食宜清淡,宜食健脾利湿类的食品,如山药、扁豆、冬瓜、薏米粥等。
3.水热蕴结证
治法:清热利湿,攻下逐水。
〔1〕推荐方药:中满分消丸合茵陈蒿汤加减。茵陈、金钱草、山栀、黄柏、苍术、厚朴、砂仁、大黄、猪苓、泽泻、车前子、滑石。或具有同类功效的中成药。
〔2〕结肠透析机辅助中药灌肠疗法:选用通腑泄下、清热除湿中药。操作方法:患者取左侧卧位或仰卧位,暴露臀部,下垫橡胶垫、治疗巾,抬高臀部臀部10cm。先以结肠透析设备先行全结肠清洗,连接、润滑肛管前端,排气、夹管,显露肛门,肛管插入直肠20~30cm,用36.5~37.5℃温清水1000mL以上,废液自探头经另一管道自行流出后,再以37~40℃之间中药煎剂200ml行结肠灌注,注入药液后拔管,轻揉肛门,尽量保留药液1h以上。每日或隔日1次,7次为1个疗程。
〔3〕饮食疗法:饮食宜清淡,宜食清热利湿类的食品,如西瓜、番茄、冬瓜、薏苡仁、绿豆等。
4.瘀结水留证
治法:活血化瘀,行气利水。
〔1〕推荐方药:调营饮加减。当归、赤芍、桃仁、三棱、莪术、鳖甲、大腹皮、马鞭草、益母草、泽兰、泽泻、赤茯苓。或具有同类功效的中成药〔包括中药注射剂〕。
〔2〕饮食疗法:饮食宜稀软。
5.阳虚水盛证
治法:温补脾肾,化气利水。
〔1〕推荐方药:附子理中汤或济生肾气丸加减。附子、干姜、人参、白术、鹿角片、葫芦巴、茯苓、泽泻、葫芦巴、车前子。或具有同类功效的中成药〔包括中药注射剂〕。
〔2〕饮食疗法:宜食温补脾肾且易消化的食品,如山药粥、栗子粥等。
6.阴虚水停证
治法:滋肾柔肝,养阴利水。
〔1〕推荐方药:六味地黄丸合一贯煎加减。沙参、麦冬、生地黄、山萸肉、枸杞子、楮实子、猪苓、茯苓、泽泻、玉米须等。
〔2〕饮食疗法:宜食滋补肝肾的食品,如百合、枸杞、木耳、鸭肉、什么瘦肉等。
〔二〕其它中医特色疗法
以下中医特色疗法适用于所有证型。
中药穴位敷贴疗法:选用健脾疏肝、活血化瘀中药或随证加减,粉碎研末后加甘油调匀,采用巴布贴外敷;选取肝区或章门、期门、神阙等穴位。患者取坐位或平卧,穴位局部常规消毒后,取药贴于相应穴位,每日一贴,每次6~8h,1周为1个疗程,连续1~2个疗程。
〔三〕运动疗法
病情活动期卧床,减少运动。恢复期适量散步、打太极拳、八段锦以增进体质,提高机体抗病能力。
〔四〕西药治疗
参考中华医学会肝病学分会脂肪肝和酒精性肝病学组制定【酒精性肝病诊疗指南(2010年修订版)】及2017年中华医学会肝病学分会制定【肝硬化腹水及相关并发症的诊疗指南】:戒酒和营养支持,减轻酒精性肝病的严重程度,改善已存在的继发性营养不良和对症治疗酒精性肝硬化及其并发症。
〔五〕护理调摄要点
1.饮食调理:严格戒酒。低盐饮食;忌生冷、油腻、辛辣;适量优质蛋白食物为主。
2.情志调理:加强疾病常识宣教,正确认识疾病;心理疏导、调畅情志。
三、疗效评价
参照【中药新药临床研究指导原则】和【肝硬化腹水及相关并发症的诊疗指南】拟定[4]。
〔一〕评价标准
1.证候评价标准
(1)临床痊愈:主要症状、体征消失或基本消失,疗效指数≥ 95%;
(2)显效:主要症状、体征明显改善,70% ≤疗效指数 <95%;
(3)有效:主要症状、体征明显好转,30% ≤疗效指数 <70%;
(4)无效:主要症状、体征无明显改善,甚或加重,疗效指数 <30%。
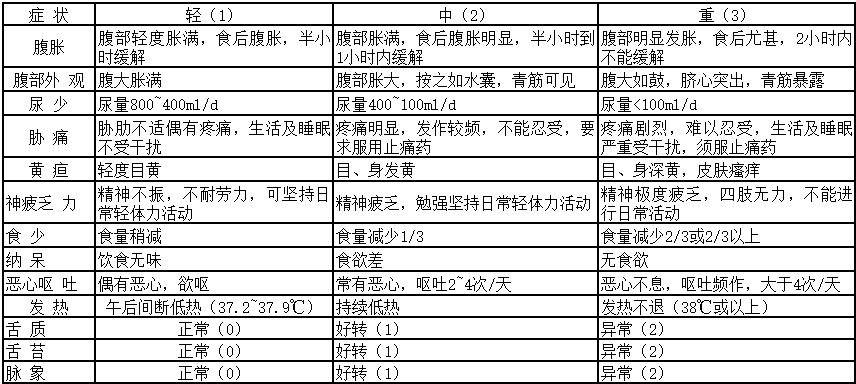
主要症状分级与评分:0 级:无自觉症状,积0 分;Ⅰ级:症状轻微,不影响日常生活,积1分;Ⅱ级:症状中等,部分影响日常生活,积2分;Ⅲ级:症状重,影响日常生活,不能坚持正常工作,积3分。
采用尼莫地平法计算,疗效指数 =[(治疗前积分-治疗后积分)/治疗前积分]×100%。
2.疗效指标
(1)临床痊愈:腹水及肢体水肿完全消退,超声检查未及腹水;24小时尿量1200ml以上,体重、腹围恢复至腹水出现前水平。
(2)显效:腹水及肢体水肿大部分消退,超声检查腹水减少 ≥ 50%;症状明显改善,腹胀明显减轻,24小时尿量1000ml以上,体重减轻2kg以上,或腹围缩小>5cm。
(3)有效:腹水及肢体水肿有所消退,超声检查腹水减少 < 50%;症状略有改善,腹胀略减轻,24小时尿量不足1000ml,体重有所减轻但 < 2kg,或腹围缩小3~5cm。
(4)无效:腹水、体重、腹围、症状、辅助检查无改善或加重者。
3.影像学指标评价标准
显效:疗程结束时,B超见腹水完全消退。
好转:疗程结束时,B超见腹水较前减少但未完全消退。
无效:疗程结束时,B超见腹水无明显减少或较前增多。
〔二〕评价方法
中医症状体征治疗前后的变化情况采用【中医四诊资料分级量化表】,影像学指标评价采用B超检查腹水前后变化情况的方法进行评价。
附表 主要症状积分量表
参考文献:
[1]张伯礼,吴勉华,第三作者?等,中医内科学[M].中国中医药出版社,2016.
[2]中华中医药学会脾胃病分会.肝硬化腹水中医诊疗专家共识意见(2017)[J].临床肝胆病杂志,2017,33(9):1621-1626.
[3]中华医学会肝病学分会脂肪肝和酒精性肝病学组,酒精性肝病诊疗指南.中国肝脏病杂志(电子版),2010(4):49-53.
[4]中华医学会肝病学分会.肝硬化腹水及相关并发症的诊疗指南[J].中华肝脏病杂志,2017,25(9):664-677.
牵头分会:
中华中医药学会肝胆病分会
牵 头 人:
徐春军〔首都医科大学附属北京中医医院〕
主要完成人:
徐春军〔首都医科大学附属北京中医医院〕
孙凤霞〔首都医科大学附属北京中医医院〕
王 琮〔首都医科大学附属北京中医医院〕
李秀惠〔首都医科大学附属北京佑安医院〕
李 丽〔首都医科大学附属北京佑安医院〕
鼓胀〔酒精性肝硬化腹水〕中医临床路径
2018年版
路径说明:本路径适用于西医诊断为酒精性肝硬化的住院患者
一、酒精性肝硬化中医临床路径标准住院流程
〔一〕适用对象
中医诊断:第一诊断为鼓胀〔水鼓病〕〔TCD编码:BNG051〕。
西医诊断:第一诊断为酒精性肝硬化〔ICD-10编码:K70.301〕。
〔二〕诊断依据
1.疾病诊断
〔1〕中医诊断标准:参照【鼓胀〔酒精性肝硬化 腹水〕中医临床诊疗方案〔2018年版〕】。
〔2〕西医诊断标准:参照【鼓胀〔酒精性肝硬化 腹水〕中医临床诊疗方案〔2018年版〕】。
2.疾病分期和分型
临床上根据腹水的量可分为1级〔少量〕、2 级〔中量〕、3 级〔大量〕。
〔1〕1级或少量腹水
〔2〕2级或中量腹水
〔3〕3 级或大量腹水
分型诊断
〔1〕普通型肝硬化腹水
〔2〕顽固〔难治〕型肝硬化腹水
3.证候诊断
参照【鼓胀〔酒精性肝硬化 腹水〕中医临床诊疗方案〔2018年版〕】。
气滞湿阻证、水湿困脾证、水热蕴结证、瘀结水留证、阳虚水盛证、阴虚水停证
〔三〕治疗方案的选择
参照【鼓胀〔酒精性肝硬化 腹水〕中医临床诊疗方案〔2018年版〕】。
1.诊断明确,第一诊断为酒精性肝硬化并伴有腹水。
2.患者适合并接受中医治疗。
〔四〕标准住院日为≤21天
〔五〕进入路径标准
1.第一诊断必须符合酒精性肝硬化并伴有腹水的患者。
2.患者同时具有其他疾病,但在住院期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入路径。
〔六〕中医证候学观察
四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。注意证候的动态变化,重点观察腹胀、乏力、纳差等症状改变及尿量变化。
〔七〕入院检查项目
1.必需的检查项目
血常规、肝功能、凝血项、腹部超声、甲胎蛋白、病原学筛查〔乙肝、丙肝等〕、尿常规、便常规、肾功能、血糖、血脂、电解质。
2.可选择的检查项目:根据病情需要而定,自身抗体、免疫球蛋白检查、电子胃镜、肝脏瞬时弹性测定、寄生虫检查、遗传学检查、上腹部CT或MRI等。
〔八〕治疗方法
参照【鼓胀〔酒精性肝硬化 腹水〕中医临床诊疗方案〔2018年版〕】。
1.辨证选择口服中药汤剂或中成药
〔1〕气滞湿阻证:疏肝理气,运脾利湿。
〔2〕水湿困脾证:温中健脾,行气利水。
〔3〕水热蕴结证:清热利湿,攻下逐水。
〔4〕瘀结水留证:活血化瘀,行气利水。
〔5〕阳虚水盛证:温补脾肾,化气利水。
〔6〕阴虚水停证:滋肾柔肝,养阴利水。
2.辨证选择静脉滴注中药注射液
3.饮食疗法
4.运动疗法
5.西药治疗
6.护理调摄
〔九〕出院标准
1.病情好转,腹胀、乏力、纳差、肝区不适、黄疸、浮肿等主要症状、体征明显改善。
2.腹水消失或者明显减少。
〔十〕变异及原因分析
1.病情加重,需要延长住院时间,增加住院费用。
2.合并有心血管疾病、代谢性疾病、自身免疫性疾病等其他系统疾病者,需要特殊处理,导致住院时间延长、费用增加。
3.治疗过程中病情变化,出现肝癌、死亡等时,退出本路径。
4.因患者及其家属意愿而影响本路径的执行时,退出本路径。
二、酒精性肝硬化中医临床路径标准住院表单
适用对象:第一诊断中医鼓胀〔酒精性肝硬化 腹水〕(TCD编码:BNG051,ICD-10编码:K70.301〕
患者姓名: 性别: 年龄: 门诊号: 住院号:
发病时间: 年 月 日 时 分 住院日期: 年 月 日 出院日期: 年 月 日
标准住院日:≤21天 实际住院日: 天
牵头分会:
中华中医药学会肝胆病分会
牵 头 人:
徐春军〔首都医科大学附属北京中医医院〕
主要完成人:
徐春军〔首都医科大学附属北京中医医院〕
孙凤霞〔首都医科大学附属北京中医医院〕
王 琮〔首都医科大学附属北京中医医院〕
李秀惠〔首都医科大学附属北京佑安医院〕
李 丽〔首都医科大学附属北京佑安医院〕